晚期活不过6个月?国产抗癌新药组合打破男性高发肿瘤的“死亡魔咒”
原创:叶芳39健康网2025-11-24 09:34:27
江树十年抗癌路,峰回路转,终获新生。这不仅是个人生命力的顽强体现,更是中国膀胱癌诊疗水平近年来飞速发展,推动癌症走向“慢病化”的生动缩影。
2015年的6月,来自黑龙江、年仅36岁的江树(化名)的人生被一纸诊断书彻底改变。他因无痛性血尿前往中山大学孙逸仙纪念医院(下称“孙逸仙医院”)就诊,被确诊为膀胱癌。那一刻,恐惧与茫然瞬间将他吞噬。他未曾料到,一场长达10年、充满荆棘与希望的抗癌长征就此拉开序幕。
如今,46岁的江树面色红润,精神饱满,已重新回归正常的工作与生活。回顾这十年,他从早期确诊、经历复发,到晚期转移命悬一线,最后依靠前沿的“靶免联合”精准治疗方案重获新生,这不仅是个人生命力的顽强体现,更是中国膀胱癌诊疗水平近年来飞速发展,推动癌症走向“慢病化”的生动缩影。
支撑江树一次次闯过难关的,是医患之间坚不可摧的信任,以及多学科协作(MDT)模式下,不断优化的个体化精准治疗方案。
36岁遭遇膀胱癌,机器人手术破局保功能
膀胱癌是常见的泌尿系统肿瘤之一,最新的流行病学调研显示,2022年中国新诊断的膀胱癌患者达到9.29万人,男性发病率是女性的4倍。我国大概75%的患者是早期膀胱癌(非肌层浸润性膀胱癌),肌层浸润性膀胱癌约占25%,但生存预后差,5年生存率不足50%。
2015年确诊后,江树第一时间接受了经尿道膀胱肿瘤电切术。然而,术后病理提示为高级别T1膀胱癌,这是一个危险信号。尽管此后他严格按照医嘱进行规律的膀胱灌注化疗,但病魔并未止步。
在随后的一年半里,肿瘤复发了四次,频繁的复发让江树的身心备受煎熬,治愈的希望似乎越来越渺茫。
“当时患者非常年轻,肿瘤分期尚属相对早期。对我们而言,治疗目标非常明确:既要追求肿瘤的根治性切除,又要最大限度保留他未来的生活质量,尤其是排尿功能。”中山大学孙逸仙纪念医院泌尿外科副主任医师陈旭教授回忆道。
◎ 患者因血尿查出膀胱癌。/ 图:123rf
医院迅速启动了多学科团队(MDT)进行深入论证。专家们反复评估后,为江树重新量身定制了当时国内领先的“达芬奇机器人辅助腹腔镜根治性膀胱切除+原位回肠新膀胱术”。
“与传统开放手术相比,机器人手术具有明显优势,”陈旭教授解释道,“它提供10倍高清3D成像,放大手术视野,机械臂精准操作及过滤人手震颤功能,使我们能在狭小盆腔空间内完成精细操作。在精准切除肿瘤的同时,能够很好地保护性神经、尿道括约肌等重要结构,从而为患者构建一个全新的、可用于自主排尿的‘新膀胱’,让病人免受终身背尿袋之苦,极大提升术后生活质量。”
2017年5月,这场高难度手术在孙逸仙医院泌尿外科顺利完成,成功为江树保留了自主排尿控尿功能。术后仅2周,他便康复出院。
此后,江树按医嘱坚持规律复查,情况一直稳定。直到2020年7月,连续多年的良好复查结果让他产生了“已彻底痊愈”的错觉,他悄悄中断了规律的复查。殊不知,致命的隐患已在暗中潜伏。
六年后风暴再起,千里赴穗寻生机
2024年初,是江树接受根治性手术后的第六年了。他接连出现右侧腹部隐痛,食欲急剧下降,体重在短时间内暴跌15斤。不安的他,立即在当地医院进行了泌尿系彩超检查,结果如同晴天霹雳:右侧输尿管严重扩张至2.1厘米,右下腹探及两个直径接近10厘米的低回声团块,右肾因梗阻已出现重度积水。所有迹象都高度指向肿瘤复发,且病情凶险。当地医院表示无能为力,建议他立即转往上级医院。
危急关头,江树脑海中闪现的第一个念头是:“回广州!当年孙逸仙纪念医院的医生那么专业,我要回去找他们再试试!”这份信任,支撑着身体极度虚弱的他,跨越近三千公里,从冰天雪地的黑龙江飞抵温暖的广州,直奔陈旭教授门诊。
看着老病号带来的全身CT片子,陈旭教授的神情变得凝重。影像显示,盆腔内巨大的复发肿瘤,已出现转移。“这是转移性膀胱癌,情况非常危急。若治疗不佳,生存期可能不足半年。”陈旭坦诚地告知病情。
话音刚落,他清晰地看到了江树眼中一闪而过的绝望。随即,他用力拍了拍病人的肩膀,语气坚定地补充道:“但是你来了,我们就尽全力!”这句沉甸甸的承诺,如同一道划破黑暗的光,让江树重新看到了一丝希望的曙光。
江树迅速办理了住院,并接受了更为精确的全身PET-CT检查。结果触目惊心:右侧输尿管中下段盘踞着 115×93×117mm 的恶性肿块,包裹侵犯乙状结肠和右侧盆壁,还引发多处淋巴结转移。穿刺活检的病理结果最终确认为高级别尿路上皮癌,伴有HER-2(2+)表达,综合分期为T4N2M0,属于IV期局部晚期伴区域淋巴结转移,预后极差。
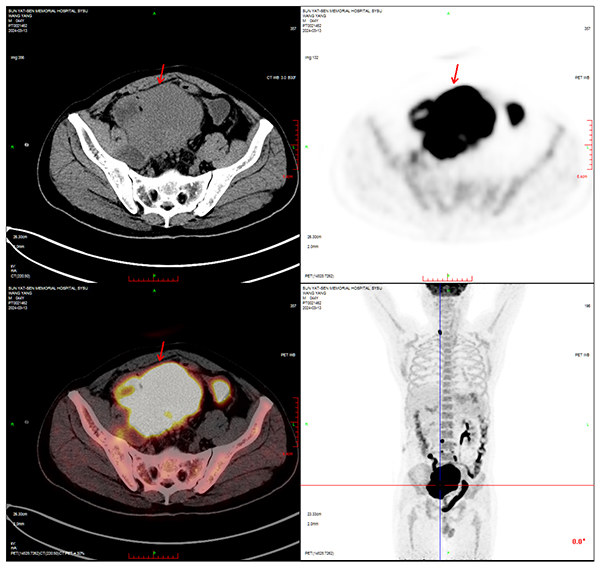
◎ 2024年3月13日,PET-CT检查结果。/ 图:受访者供图
陈旭教授指出,如此巨大的肿瘤随时可能引发肠梗阻、瘤体破裂导致致命性大出血等严重并发症。雪上加霜的是,由于肿瘤压迫导致右肾重度积水、肾功能严重受损,江树的身体已无法耐受常规含铂化疗的毒性。
治疗陷入了“无计可施”的两难困境。
国产抗癌新药“双雄”联手,开辟生命新通道
时间就是生命,治疗窗口稍纵即逝。陈旭教授第一时间为江树发起了多学科会诊(MDT),专家团队敏锐抓住肿瘤HER2表达阳性的关键突破口。
陈旭教授介绍:“HER2是膀胱癌一个非常重要的治疗靶点。在膀胱癌患者中,约70%至80%存在不同程度的HER2表达(IHC 1+/2+/3+),这为我们实施精准治疗提供了可能。”
传统的化疗犹如“地毯式轰炸”,在杀伤肿瘤细胞的同时,也对正常组织造成严重损伤,往往“杀敌一千,自损八百”。而新兴起的ADC药物(抗体药物偶联物),则被誉为 “魔法子弹”, 能最大限度地杀死肿瘤细胞,同时显著减少对正常细胞的伤害,抗癌活性更强,并能绕开部分耐药机制。
与此同时,肿瘤免疫治疗的代表——PD-1抑制剂也扮演着关键角色。它通过阻断肿瘤细胞对免疫T细胞的“刹车”信号,重新激活和武装人体自身的免疫系统,使其能够重新识别并攻击肿瘤细胞。
基于最新的临床研究证据和江树的具体情况,MDT团队最终制定了一套“ADC靶向+免疫”的联合治疗方案:采用国产抗HER2的ADC药物维迪西妥单抗,联合国产PD-1抑制剂特瑞普利单抗。
这一组合形成了“精准打击”与“免疫激活”的协同作战模式,理论上能实现“1+1>2”的疗效。研究表明,ADC药物在杀死肿瘤细胞的同时,凋亡的肿瘤细胞会释放被T细胞识别的抗原,进一步影响肿瘤周围的免疫微环境,使其对免疫治疗更为敏感,二者相辅相成。
值得一提的是,江树治疗方案中的两款核心药物——维迪西妥单抗与特瑞普利单抗,均为我国自主研发的创新药。近年来,国内学者针对这一国产组合在晚期尿路上皮癌中的应用开展了大规模、多中心的III期临床研究。
研究结果显示,对于既往未接受系统治疗的HER2表达晚期尿路上皮癌患者,该联合方案对比传统标准化疗,可显著延长患者的无进展生存期和总生存期,且安全性可控。这意味着,患者疾病不进展的时间更长,总生存时间也得到延长,为晚期患者带来了新的曙光。
“当时维迪西妥单抗的医保报销条件要求患者必须经历过化疗无效,我的情况根本无法耐受化疗,病情又如此危急,自费我也必须试一试。一个疗程的费用大概在一万元左右。”江树回忆道。在生命面前,他毅然做出了决定。
绝处逢生,重返正常生活
从2024年3月到7月,江树顺利完成了8个周期的“靶免联合”治疗,毒副反应轻微,期间身体逐步好转,食欲恢复、体重稳步回升。
PET-CT复查结果带来了巨大惊喜:原本直径超过11厘米的巨大肿瘤,缩小至2.1×3.2×2.2厘米,体积缩小超过80%!同时,转移的淋巴结数量减少、体积明显缩小。疗效评估达到“显著缓解”。
自2024年8月起,病情稳定的江树返回黑龙江老家,在当地医院继续接受PD-1单抗的维持治疗,并每三个月将复查结果远程发送给广州的陈旭教授进行评估。“每次收到‘结果稳定,肿瘤继续缩小’的回复,都是我生活中最开心的时刻。”江树说。
2025年10月,江树再次南下广州复查。此时的他,精神奕奕,体重已恢复至健康水平,日常工作生活与常人无异。磁共振(MR)检查显示,右侧输尿管下段的残留肿块已缩小至24×14mm,盆腔肿大的淋巴结进一步减少、缩小,病情持续稳定,未见任何新发复发迹象。
“没有陈旭教授和整个团队的帮助,没有这些先进的国产创新药,就没有我的今天。”康复后的江树难掩激动之情,向陈旭教授送上了一面精心准备的感谢状,表达他无尽的感激。

◎ 患者赠送感谢状。/ 图:受访者供图
据悉,中山大学孙逸仙纪念医院泌尿外科应用“ADC药物+PD-1单抗”这一联合方案治疗晚期泌尿系统肿瘤,已积累了近200例的临床实践经验。
陈旭充满信心表示,“过去膀胱癌的药物太少,随着免疫治疗的出现、靶向药的研发,有效药物会越来越多,外科医生的‘武器’会更先进,能够更好地控制乃至治愈肿瘤,提高患者的生存率和生存质量。”
江树十年抗癌路,峰回路转,终获新生。随着更多像江树这样的患者,通过精准个体化治疗获得长期生存、回归正常生活,癌症“慢病化”正在从愿景照进现实。
然而,前路依然任重道远。目前我国膀胱癌患者的五年生存率为70%,与美国约80%的数据相比仍有差距。陈旭教授指出,未来还需加强早期筛查、推进规范诊疗,并提升创新药物的可及性,才能持续改善患者的生存预后。
(应受访者要求,文中姓名除专家外均为化名)
排版|深深
通讯员|黄睿、樊帆
封面|锐景视觉
首图|受访者提供